Belgische woonzorgcentra nog zoekende naar evenwichtig beleid psychofarmacagebruik
In 2024 kreeg 53,5% van de bewoners in Belgische woonzorgcentra minstens 1 keer antidepressiva voorgeschreven, waarvan de meesten deze medicatie chronisch gebruikten. Voor antipsychotica gaat het om 32,8% van de bewoners, van wie ongeveer 2 op de 3 de medicatie langdurig gebruikt.
22 juli 2025

Dat blijkt uit een grootschalige studie van de Onafhankelijke Ziekenfondsen (Helan in Vlaanderen). Het onderzoek is gebaseerd op de terugbetalingsgegevens van 15.000 bewoners per jaar gedurende de periode 2017-2024. De verhuis naar een woonzorgcentrum blijkt bovendien een kantelpunt in het leven van ouderen op het vlak van psychofarmacagebruik. Het structureel hoge gebruik valt op: aandoeningen waarvoor deze medicatie bedoeld is (angst, depressie, psychoses) komen namelijk weinig voor bij ouderen.
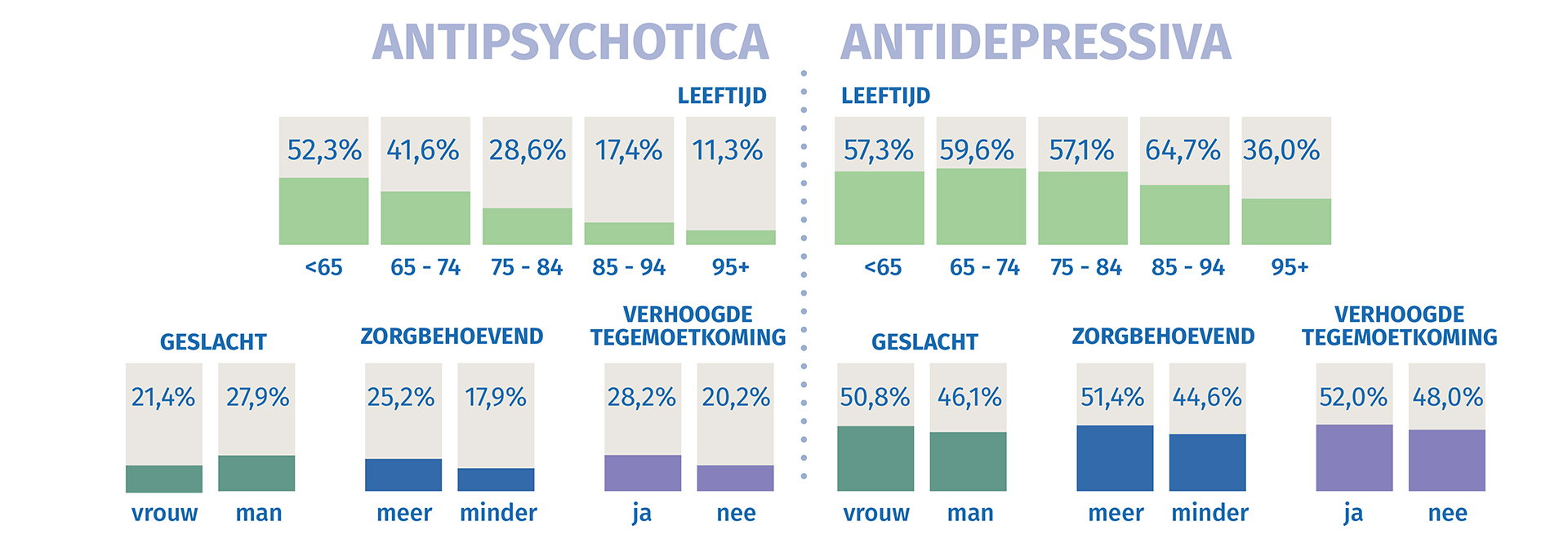
Hoger gebruik bij jongere bewoners, vrouwen, kwetsbare ouderen (VT), en ouderen met hoge zorgnoden
Ouderen worden vaak geconfronteerd met ingrijpende veranderingen die typisch zijn voor hun levensfase en die hun mentaal welzijn kunnen beïnvloeden: lichamelijke en cognitieve achteruitgang, het verlies van naasten of het noodgedwongen achterlaten van de vertrouwde thuisomgeving. Toch blijkt uit data van Sciensano (2025) dat de prevalentie van angst- en depressieve stoornissen bij 65-plussers relatief laag blijft (rond 8 à 9%), terwijl het gebruik van antidepressiva disproportioneel hoger ligt dan bij jongere leeftijdsgroepen. Wie gebruikt deze geneesmiddelen dan en in welke context?
- Het gebruik van zowel antidepressiva als antipsychotica ligt hoger bij jongere bewoners (65-74 jarigen) dan bij oudere bewoners (75+).
- Het chronisch gebruik van antidepressiva ligt hoger bij vrouwen dan bij mannen.
- Antipsychotica worden meer gebruikt door mensen met een verhoogde tegemoetkoming (VT) dan door mensen zonder dit statuut.
- Antipsychotica en antidepressiva worden meer gebruikt door mensen die zorgbehoevender zijn dan door mensen die minder zorgbehoevend zijn.
- Bij de bewoners in de onderzochte woonzorgcentra loopt het langdurig gebruik van antipsychotica sterk uiteen. In het kwart van de centra met het hoogste gebruik krijgt 25% van de bewoners chronisch antipsychotica toegediend — bijna dubbel zoveel als in het kwart van de centra met het laagste gebruik (13%).
- Ook bij antidepressiva zijn de verschillen opvallend: 58% van de bewoners in de groep met het hoogste gebruik, tegenover 47% in de groep met het laagste gebruik.
Cijfers van het Intermutualistisch agentschap voor 2022 belichten ook een sterk contrast tussen thuiswonende ouderen en ouderen in woonzorgcentra: In 2022 gebruikte 48,7% van de inwoners in Belgische woonzorgcentra antidepressiva, terwijl dit bij 65-plussers met thuiszorg 34,7% bedraagt en bij thuiswonende 65-plussers zonder thuiszorg 12,4%. Voor antipsychotica gaat het om 28,1% in woonzorgcentra, tegenover 11,5% voor 65-plussers in thuiszorg en 3,5% voor thuiswonende 65-plussers zonder thuiszorg.
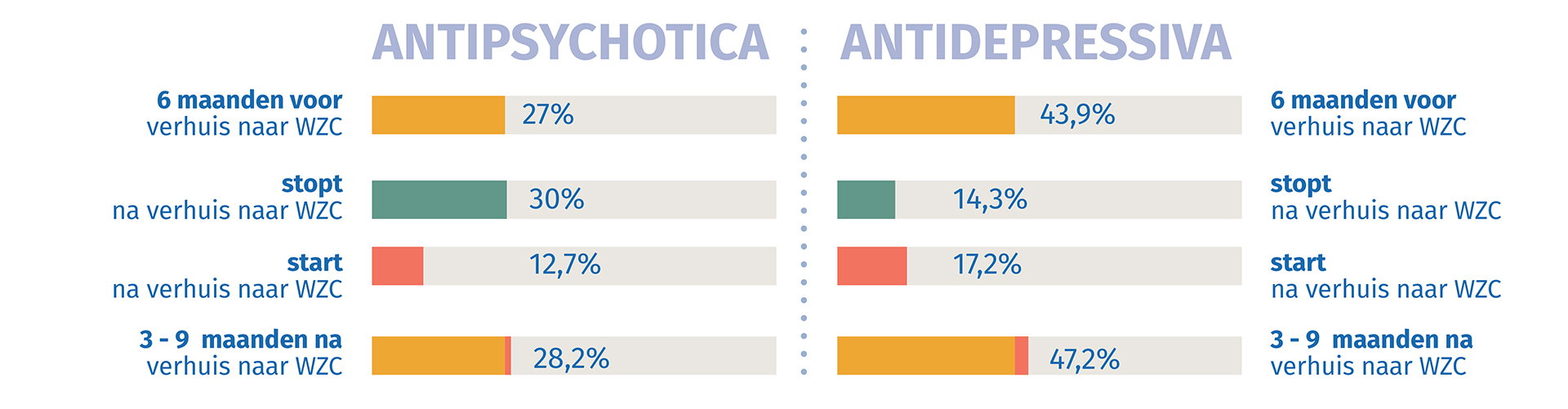
Opname als kantelpunt in geneesmiddelengebruik
De studie toont ook aan dat het medicatiegebruik bij ouderen verandert wanneer zij in een woonzorgcentrum worden opgenomen. Het gebruik van antipsychotica en antidepressiva stijgt na de verhuis naar het woonzorgcentrum. Zes maanden voor de intrede krijgt 27% van de toekomstige bewoners antipsychotica afgeleverd. Drie tot negen maanden na intrede is dit gestegen tot 28,2% (Figuur 2).
Voor antidepressiva stijgt het gebruik van 43,9% voor de verhuis naar een woonzorgcentrum tot 47,2% erna. Van de beperkte groep die al antipsychotica of antidepressiva gebruikten voor de verhuis, stopt respectievelijk 30% en 14,3% ermee na intrede.
Anderzijds werd bij 12,7% van de bewoners die geen antipsychotica gebruikten voor hun intrede antipsychotica opgestart in de 3-9 maanden na intrede. Voor antidepressiva betreft dit 17,2% van de ouderen.
“Het opnameproces is een moment waarop huisarts, het zorgteam en de patiënt samen (kunnen) nadenken over de zin/onzin van het geneesmiddelengebruik.” stelt Thomas De Groote, arts- expert bij de Onafhankelijke Ziekenfondsen.
Drie aanbevelingen om het tij te keren
Het gebruik van psychofarmaca in Belgische woonzorgcentra vormt duidelijk een uitdaging voor de gezondheidssector. De Onafhankelijke Ziekenfondsen willen graag hun schouders zetten onder dit vraagstuk en formuleren daartoe enkele aanbevelingen aan het beleid:
- 📢Versterk de teams rond bewoners WZC in het werken rond mentaal welzijn en psychische klachten Opgeleide, gespecialiseerde professionals, voldoende in aantal en goed ondersteund in hun werk, zijn belangrijk om het taboe rond geestelijke gezondheid te doorbreken, psychische problemen in een vroeg stadium op te sporen en bewoners te begeleiden naar passende hulp, binnen een zorgzame en respectvolle omgeving.
- 📢Inzetten op autonomie en zingeving: Stimuleer de betrokkenheid van bewoners in het dagelijkse beheer van woonzorgcentra. Een model hiervoor vinden we in de Tubbe-methode, gecentreerd rond medezeggenschap en relatiegerichte zorg.
- 📢Ontwikkel binnen elk woonzorgcentrum een psychofarmacabeleid, bijvoorbeeld met behulp van het draaiboek van het Vlaams expertisecentrum Alcohol en andere Drugs (VAD). Dit is een samenhangend geheel van afspraken over hoe de organisatie omgaat met psychoactieve medicatie. Het omvat lokaal overleg rond het bredere beleid, overleg binnen het zorgteam rond de individuele behandeling – zeker uit te voeren bij intrede in het WZC - en een monitoring van het geneesmiddelengebruik en klinische uitkomstmaten. Het zorgteam, de directie, maar ook de Coördinerend en Raadgevend Arts (CRA), apotheker en indien mogelijk psycholoog spelen een rol binnen dit beleid.
📢Meer resultaten op deze infografie.

